L’asthme est une pathologie fréquente, mais elle ne doit jamais être banalisée. Une crise peut être simple, mais elle peut aussi évoluer vers une urgence vitale. Pour un étudiant infirmier ou un IDE, savoir reconnaître les signes de gravité est donc essentiel.
Dans cette asthme fiche infirmier, vous allez revoir les points clés : définition, physiopathologie, signes cliniques, DEP, asthme aigu grave, traitements et rôle infirmier. L’objectif est simple : vous aider à réviser vite, comprendre clairement et agir avec méthode en stage.
L’asthme est une maladie chronique des voies respiratoires. Elle est liée à une inflammation des bronches et à une obstruction variable du passage de l’air. Les symptômes les plus fréquents sont la toux, les sifflements, l’essoufflement et l’oppression thoracique.
En France, l’asthme touche plusieurs millions de personnes. C’est donc une pathologie que vous pouvez rencontrer en médecine, aux urgences, en pédiatrie, en pneumologie ou en soins primaires.
Comprendre l’asthme : définition simple pour infirmier
L’asthme est une maladie inflammatoire chronique des bronches. Les bronches deviennent plus sensibles et réagissent fortement à certains facteurs. Cela peut être un allergène, le tabac, l’air froid, l’effort ou une infection respiratoire.
Lors d’une crise, les bronches se rétrécissent. L’air circule alors moins bien, surtout pendant l’expiration. C’est ce qui provoque les sifflements, la toux et la sensation d’oppression dans la poitrine.
Pour retenir simplement, imaginez une bronche serrée, gonflée et encombrée. Cette image aide à comprendre pourquoi le patient a du mal à respirer.
Cette fiche peut aussi compléter votre révision sur la BPCO fiche infirmier, car certaines manifestations respiratoires peuvent se ressembler.
Physiopathologie de l’asthme : la triade à connaître
Pour comprendre l’asthme, il faut retenir trois mécanismes principaux. Ils apparaissent souvent ensemble pendant une crise.
1. L’inflammation bronchique
D’abord, la muqueuse des bronches est inflammée. Elle devient rouge, sensible et réactive. Même en dehors des crises, cette inflammation peut rester présente.
C’est pour cette raison que le traitement de fond est important. Il ne sert pas seulement à calmer les symptômes. Il agit surtout sur l’inflammation chronique.
2. Le bronchospasme
Ensuite, les muscles autour des bronches se contractent. Cette contraction réduit le diamètre des voies aériennes. L’air passe donc plus difficilement.
Le bronchospasme explique l’intérêt des bronchodilatateurs. Ces médicaments permettent d’ouvrir les bronches et d’améliorer la respiration.
3. L’œdème et les sécrétions
Enfin, la paroi bronchique peut gonfler. Des sécrétions peuvent aussi s’accumuler dans les voies respiratoires. Cela aggrave encore l’obstruction.
Ainsi, la crise d’asthme n’est pas seulement une sensation de manque d’air. C’est une obstruction bronchique variable, souvent réversible avec un traitement adapté.
Facteurs déclenchants de l’asthme
Un patient asthmatique peut être stable pendant plusieurs jours ou semaines. Puis, un facteur déclenchant peut provoquer une crise.
Les déclencheurs fréquents sont :
- les acariens ;
- les pollens ;
- les poils d’animaux ;
- la fumée de tabac ;
- la pollution ;
- l’air froid ;
- l’effort physique ;
- les infections respiratoires ;
- les émotions fortes ;
- certains médicaments comme les bêtabloquants ou les AINS.
Cependant, tous les patients ne réagissent pas aux mêmes facteurs. Il faut donc questionner le patient avec précision.
Par exemple, une toux nocturne répétée peut faire penser à un asthme mal contrôlé. De même, une crise après le ménage peut orienter vers les acariens, la poussière ou les produits irritants.
Pour aller plus loin, consultez aussi notre fiche sur les gaz du sang infirmier, utile en cas de détresse respiratoire.
Signes cliniques de l’asthme : fiche IDE rapide
Les signes cliniques de l’asthme sont souvent évocateurs. Toutefois, leur intensité peut varier selon le patient et la gravité de la crise.
Les symptômes typiques sont :
- dyspnée expiratoire ;
- respiration sifflante ;
- toux sèche ;
- oppression thoracique ;
- gêne respiratoire nocturne ;
- sibilants à l’auscultation.
La toux peut parfois être le seul signe visible. Il ne faut donc pas attendre les sifflements pour penser à l’asthme.
À l’auscultation, les sibilants sont souvent entendus à l’expiration. Mais attention : leur disparition n’est pas toujours rassurante. Dans un asthme très grave, le silence auscultatoire peut indiquer un épuisement respiratoire.
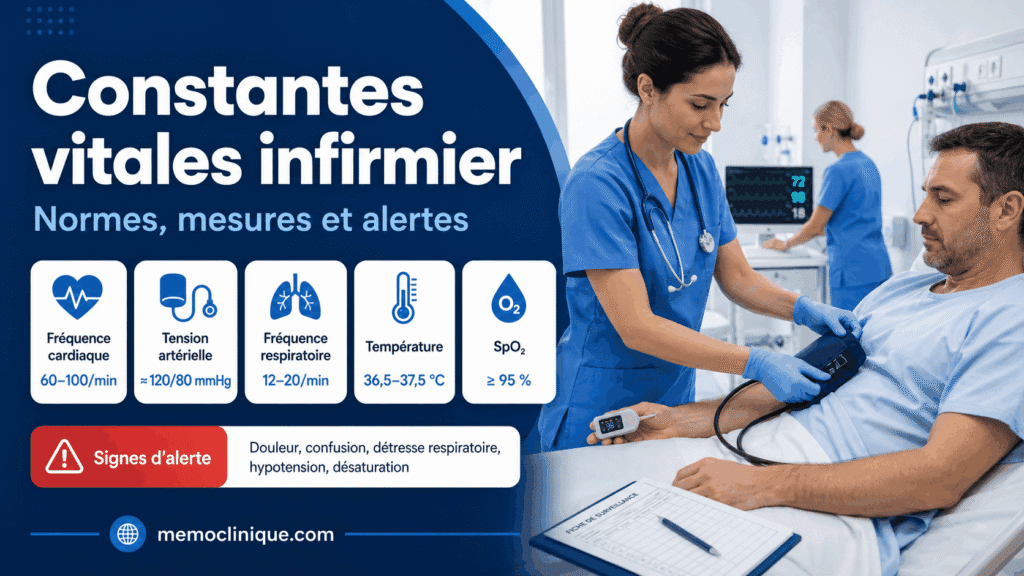
Évaluation infirmière devant une crise d’asthme
Face à une crise d’asthme, l’IDE doit évaluer rapidement l’état respiratoire. Cette étape permet de différencier une crise simple d’une situation grave.
L’évaluation doit porter sur :
- la fréquence respiratoire ;
- la saturation en oxygène ;
- la fréquence cardiaque ;
- la tension artérielle ;
- la capacité à parler ;
- les signes de lutte ;
- la position du patient ;
- l’état de conscience ;
- l’efficacité du traitement déjà pris ;
- le DEP si la mesure est possible.
Ensuite, il faut surveiller l’évolution. Une crise qui ne répond pas au traitement de secours doit alerter.
Dans la pratique, l’observation clinique reste centrale. Un patient qui parle par mots, se penche en avant ou utilise ses muscles accessoires doit être pris très au sérieux.
Vous pouvez aussi revoir notre guide sur le cas clinique asthme infirmier pour mieux vous entraîner au raisonnement clinique.
DEP asthme : comprendre le Débit Expiratoire de Pointe
Le DEP signifie Débit Expiratoire de Pointe. Il mesure la vitesse maximale de l’air expiré. On le mesure avec un Peak Flow.
Cet outil aide à évaluer l’obstruction bronchique. Il permet aussi de suivre l’évolution d’une crise ou le contrôle de l’asthme au long cours.
Comment mesurer le DEP ?
La mesure doit être simple et correcte :
- Le patient se met debout ou assis bien droit.
- Il prend une inspiration maximale.
- Il place l’embout dans la bouche.
- Il souffle fort, vite et brièvement.
- Il répète la mesure trois fois.
- On garde la meilleure valeur.
Ensuite, on compare le résultat à la meilleure valeur personnelle du patient. Cette comparaison est plus utile qu’un chiffre isolé.
Pourquoi le DEP est utile pour l’IDE ?
Le DEP aide à suivre l’efficacité du traitement. Il peut aussi montrer une aggravation avant que le patient ne ressente une gêne importante.
Cependant, il ne doit jamais retarder une prise en charge urgente. Si le patient est épuisé, confus ou très dyspnéique, la priorité reste l’urgence clinique.
Asthme aigu grave : l’urgence à ne pas rater
L’asthme aigu grave, ou AAG, est une urgence vitale. Il correspond à une crise sévère avec risque d’épuisement respiratoire.
Dans une asthme fiche infirmier, cette partie est essentielle. En stage, vous devez reconnaître rapidement les signes d’alerte.
Signes de gravité immédiats
Les signes suivants doivent faire alerter sans délai :
- difficulté à parler ;
- impossibilité de finir ses phrases ;
- dyspnée intense au repos ;
- position assise penchée en avant ;
- tirage ;
- utilisation des muscles accessoires ;
- fréquence respiratoire élevée ;
- tachycardie importante ;
- sueurs ;
- agitation ;
- cyanose ;
- troubles de conscience ;
- SpO₂ basse ;
- DEP très diminué si mesurable ;
- silence auscultatoire.
Le silence auscultatoire est particulièrement grave. Il peut signifier que l’air ne circule presque plus. Ce signe doit faire penser à un risque d’arrêt respiratoire.
Repères à retenir
Certains repères sont souvent utilisés pour reconnaître une crise sévère :
- FR supérieure à 30/min chez l’adulte ;
- FC supérieure à 120/min ;
- DEP inférieur à 150 L/min ou inférieur à 50 % de la valeur habituelle ;
- impossibilité de finir une phrase ;
- signes de lutte importants.
Ces chiffres ne remplacent pas les protocoles du service. Ils servent surtout de repères pour vos révisions et votre raisonnement clinique.
Conduite à tenir IDE devant une crise grave
Face à une crise sévère, l’IDE doit agir vite. Les actions dépendent du rôle propre, des prescriptions et des protocoles du service.
Installer le patient
Il faut installer le patient en position assise. Il ne faut pas l’allonger, car cela peut aggraver la gêne respiratoire.
Ensuite, il faut desserrer les vêtements serrés. Il faut aussi limiter les efforts inutiles. Le patient doit parler le moins possible s’il est très dyspnéique.
Alerter et surveiller
L’IDE doit alerter rapidement le médecin ou l’équipe d’urgence. Pendant ce temps, la surveillance doit être rapprochée.
Les paramètres à suivre sont :
- SpO₂ ;
- fréquence respiratoire ;
- fréquence cardiaque ;
- tension artérielle ;
- état de conscience ;
- signes de lutte ;
- réponse au traitement.
Une aggravation malgré les premières mesures est un signal fort. Elle impose une prise en charge médicale urgente.
Préparer le traitement
Selon le protocole, l’IDE peut préparer l’oxygénothérapie et les aérosols. Les bronchodilatateurs permettent d’ouvrir les bronches et de faciliter la respiration.
Les traitements utilisés peuvent inclure :
- salbutamol ;
- terbutaline ;
- ipratropium selon prescription ;
- corticoïdes selon prescription ;
- oxygénothérapie selon protocole.
Le rôle infirmier est aussi de vérifier le matériel : masque, nébuliseur, oxygène, voie veineuse si nécessaire, scope et chariot d’urgence selon le contexte.
Pour mieux comprendre les limites du rôle infirmier, lisez aussi notre article sur le rôle propre et rôle prescrit infirmier.
Traitement de l’asthme : crise simple et traitement de fond
Le traitement de l’asthme repose sur deux objectifs. D’abord, il faut soulager rapidement la crise. Ensuite, il faut contrôler l’inflammation pour éviter les récidives.
Traitement de secours
Le traitement de secours agit vite. Il ouvre les bronches pendant la crise. Le salbutamol est l’un des traitements de secours les plus connus.
Cependant, le traitement exact dépend toujours de la prescription médicale. L’IDE doit donc vérifier le traitement prescrit et son mode d’utilisation.
Traitement de fond
Le traitement de fond vise à réduire l’inflammation bronchique. Il se prend même quand le patient se sent bien.
Les corticoïdes inhalés sont souvent utilisés comme traitement de fond. Ils diminuent l’inflammation des bronches et réduisent le risque de crise sévère.
Après un corticoïde inhalé, il faut se rincer la bouche. Cela réduit le risque de candidose buccale et de gêne de la voix.
Erreur fréquente à éviter
Beaucoup de patients arrêtent le traitement de fond dès qu’ils vont mieux. Pourtant, cela peut favoriser les crises.
Il faut donc insister sur une idée simple : le traitement de fond protège les bronches dans la durée. Le traitement de secours ne suffit pas à contrôler l’asthme.
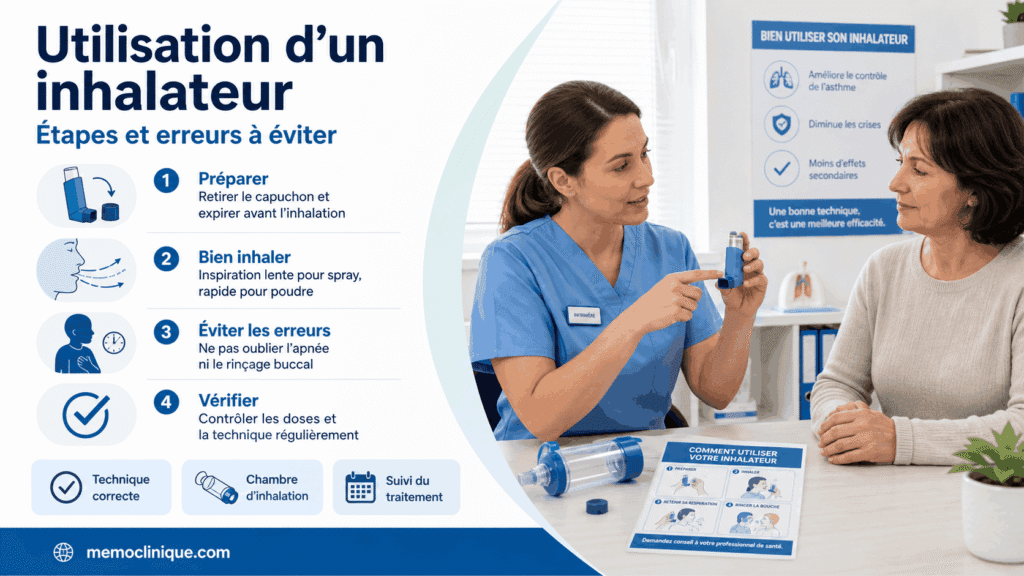
Dispositifs d’inhalation : rôle infirmier essentiel
Un bon médicament peut devenir inefficace si la technique d’inhalation est mauvaise. C’est un point très important pour l’IDE.
L’inhalation permet de délivrer le traitement directement au niveau des bronches. Mais pour être efficace, le patient doit savoir utiliser correctement son dispositif.
Aérosol-doseur
L’aérosol-doseur demande une bonne coordination. Le patient doit déclencher la dose et inspirer au bon moment.
Chez certains patients, cette coordination est difficile. Une chambre d’inhalation peut alors être utile, surtout chez l’enfant ou la personne âgée.
Inhalateur de poudre sèche
L’inhalateur de poudre sèche demande une inspiration forte et profonde. Il n’est donc pas adapté à tous les patients.
L’IDE doit vérifier que le patient sait préparer le dispositif, expirer avant la prise, inspirer correctement, puis retenir sa respiration quelques secondes.
Points à vérifier
Lors d’une éducation, il ne faut pas seulement demander : “Vous savez l’utiliser ?” Il vaut mieux observer le patient faire le geste.
Vérifiez :
- la préparation du dispositif ;
- la position du patient ;
- l’expiration avant la prise ;
- l’inspiration correcte ;
- l’apnée après inhalation ;
- le rinçage de bouche si corticoïde ;
- le nettoyage du matériel.
Cette vérification simple peut améliorer l’efficacité du traitement.
Éducation thérapeutique : le rôle central de l’infirmier
L’éducation thérapeutique aide le patient à comprendre sa maladie. Elle l’aide aussi à reconnaître les signes d’aggravation.
Le rôle infirmier ne se limite donc pas à administrer un traitement. Il consiste aussi à rendre le patient plus autonome.
Expliquer la maladie simplement
Le patient doit comprendre que l’asthme est une maladie chronique. Même si les symptômes disparaissent, l’inflammation peut rester présente.
Vous pouvez dire : “Votre traitement de fond protège vos bronches, même les jours où vous respirez bien.”
Cette phrase simple peut éviter un arrêt prématuré du traitement.
Identifier les signes d’alerte
Le patient doit savoir quand consulter. Il doit aussi savoir quand appeler les urgences.
Les signes d’alerte sont :
- gêne respiratoire qui augmente ;
- traitement de secours moins efficace ;
- besoin répété du traitement de secours ;
- difficulté à parler ;
- lèvres bleutées ;
- fatigue intense ;
- somnolence ou confusion.
Ainsi, le patient peut réagir plus tôt. Cela limite le risque d’aggravation.
Travailler sur les facteurs déclenchants
L’IDE peut aider le patient à repérer ses déclencheurs. Cette étape améliore souvent le contrôle de la maladie.
Les conseils peuvent porter sur :
- l’arrêt du tabac ;
- l’aération du logement ;
- la réduction des acariens ;
- la surveillance des pollens ;
- l’évitement de l’automédication à risque ;
- l’adaptation de l’effort physique ;
- le respect du plan d’action médical.
Les conseils doivent rester simples. Un patient applique mieux des mesures réalistes que des consignes trop nombreuses.
Surveillance infirmière d’un patient asthmatique
La surveillance dépend du contexte. Elle sera différente en consultation, en hospitalisation ou aux urgences.
Cependant, certains points restent essentiels.
Surveillance respiratoire
Il faut suivre la fréquence respiratoire, la SpO₂, la dyspnée et les signes de lutte. L’auscultation peut rechercher des sibilants ou un silence auscultatoire.
Il faut aussi observer la posture. Un patient assis, penché en avant, qui parle peu, est souvent en difficulté.
Surveillance cardiovasculaire
La tachycardie peut être liée à la détresse respiratoire. Elle peut aussi être favorisée par certains bronchodilatateurs.
Il faut donc surveiller la fréquence cardiaque et la tension artérielle. Toute dégradation doit être signalée.
Surveillance neurologique
L’agitation peut traduire l’hypoxie ou l’angoisse. Mais une somnolence ou une confusion est plus inquiétante.
Ces signes peuvent annoncer un épuisement respiratoire. Ils nécessitent une alerte immédiate.
Évaluation de l’efficacité
Après le traitement, il faut réévaluer. Le patient respire-t-il mieux ? Parle-t-il plus facilement ? La SpO₂ s’améliore-t-elle ?
Cette réévaluation permet de voir si la prise en charge fonctionne.
Asthme chez l’enfant : points de vigilance
Chez l’enfant, l’asthme peut se manifester par une toux, des sifflements ou une gêne à l’effort. Les signes peuvent parfois être moins clairs que chez l’adulte.
Il faut surveiller :
- le tirage ;
- la respiration rapide ;
- les pauses pendant l’alimentation ;
- la fatigue ;
- l’agitation ;
- la cyanose ;
- la difficulté à parler ou à pleurer.
La chambre d’inhalation est souvent utile chez l’enfant. Elle facilite la prise du traitement inhalé.
L’éducation des parents est aussi essentielle. Ils doivent savoir reconnaître une crise, utiliser le dispositif et suivre le plan d’action médical.
Erreurs fréquentes à éviter en stage infirmier
En stage, certaines erreurs reviennent souvent. Les connaître vous aide à progresser plus vite.
Confondre sifflements et gravité
Des sifflements bruyants ne veulent pas toujours dire que la crise est plus grave. À l’inverse, un thorax silencieux peut être très inquiétant.
Il faut donc toujours évaluer l’ensemble du patient.
Négliger la capacité à parler
La capacité à parler est un excellent signe clinique. Un patient qui ne finit pas ses phrases est en difficulté.
Ce signe est simple, rapide et très utile.
Oublier la technique d’inhalation
Un patient peut avoir le bon traitement mais mal l’utiliser. Dans ce cas, l’asthme reste mal contrôlé.
Il faut donc demander au patient de montrer son geste.
Allonger un patient en crise
Un patient dyspnéique doit être installé assis. L’allonger peut augmenter son inconfort respiratoire.
Ce réflexe d’installation est important dans le rôle infirmier.
Mémo infirmier : asthme en 60 secondes
L’asthme est une inflammation chronique des bronches. Pendant la crise, il existe une obstruction bronchique par bronchospasme, œdème et sécrétions.
Les signes typiques sont la dyspnée expiratoire, les sibilants, la toux sèche et l’oppression thoracique.
Le DEP permet d’évaluer l’obstruction si le patient peut le réaliser. On garde la meilleure des trois mesures.
Les signes de gravité sont la difficulté à parler, les signes de lutte, la tachycardie, la polypnée, la cyanose, les troubles de conscience et le silence auscultatoire.
La conduite IDE repose sur l’installation assise, l’alerte, la surveillance, l’oxygène selon protocole et la préparation des traitements prescrits.
Enfin, l’éducation thérapeutique reste indispensable. Elle porte sur les traitements, les inhalateurs, les déclencheurs et les signes d’alerte.
FAQ : asthme fiche infirmier
Quelle est la différence entre crise d’asthme et asthme aigu grave ?
La crise d’asthme correspond à une gêne respiratoire liée au rétrécissement des bronches. Elle peut être légère, modérée ou sévère.
L’asthme aigu grave est une crise très intense. Elle menace le pronostic vital et nécessite une prise en charge urgente.
Le salbutamol est-il un traitement de fond ?
Non. Le salbutamol est surtout un traitement de secours. Il soulage rapidement le bronchospasme.
Le traitement de fond agit plutôt sur l’inflammation chronique. Il est pris régulièrement selon la prescription.
Pourquoi l’asthme s’aggrave-t-il la nuit ?
La nuit, les bronches peuvent être plus réactives. Les sécrétions et certains facteurs allergiques peuvent aussi aggraver les symptômes.
Une toux nocturne répétée doit faire penser à un asthme mal contrôlé.
Pourquoi faut-il se rincer la bouche après les corticoïdes inhalés ?
Le rinçage réduit les effets indésirables locaux. Il limite notamment le risque de candidose buccale et de modification de la voix.
Quel est le rôle infirmier principal dans l’asthme ?
Le rôle infirmier est de surveiller, alerter, appliquer les prescriptions et éduquer le patient.
L’IDE doit surtout repérer les signes de gravité et vérifier la bonne utilisation des inhalateurs.
Conclusion
L’asthme est une pathologie fréquente, mais jamais banale. Pour l’infirmier, la priorité est de reconnaître rapidement la gravité, surveiller efficacement et accompagner le patient.
Cette asthme fiche infirmier vous donne les bases utiles pour réviser et agir avec méthode. Retenez surtout trois points : évaluer la respiration, repérer l’asthme aigu grave et vérifier la technique d’inhalation.
Enfin, n’oubliez pas l’éducation thérapeutique. Un patient qui comprend son asthme, ses traitements et ses signes d’alerte est mieux protégé au quotidien.
Pour continuer vos révisions, consultez aussi notre fiche BPCO infirmier et notre guide sur le cas clinique asthme infirmier.