La BPCO est une maladie respiratoire fréquente, lente et souvent sous-estimée. Pourtant, elle peut changer toute la vie d’un patient. Essoufflement, toux chronique, fatigue, exacerbations : chaque signe compte.
Pour un infirmier ou un étudiant infirmier, bien comprendre la BPCO est essentiel. La surveillance ne se limite pas à prendre une saturation. Il faut aussi repérer les signes de gravité, sécuriser l’oxygénothérapie, accompagner le traitement et éduquer le patient.
Dans cette fiche BPCO infirmier, vous allez apprendre à reconnaître la maladie, surveiller une exacerbation, comprendre les gaz du sang, utiliser l’oxygène avec prudence et accompagner le patient au quotidien.
Article à visée éducative pour les étudiants infirmiers et professionnels de santé. Il ne remplace pas un protocole local ni un avis médical.
Comprendre la BPCO simplement
La BPCO, ou bronchopneumopathie chronique obstructive, est une maladie chronique des poumons. Elle provoque une obstruction progressive et non totalement réversible des voies respiratoires.
Concrètement, l’air entre plus difficilement dans les poumons. Mais surtout, il ressort mal. Le patient garde donc de l’air “bloqué”, ce qui augmente la sensation d’essoufflement.
Selon l’OMS, la BPCO entraîne une limitation du débit d’air et des difficultés respiratoires. Les symptômes fréquents sont la toux, les crachats, la dyspnée, les sifflements et la fatigue. Le tabac et la pollution font partie des causes principales.
Pour réviser d’autres pathologies respiratoires, vous pouvez aussi consulter notre fiche asthme infirmier et notre guide sur le cas clinique asthme infirmier..
Physiopathologie de la BPCO
Pour bien utiliser une fiche IDE BPCO, il faut d’abord comprendre ce qui se passe dans les poumons.
Dans la BPCO, les bronches sont irritées pendant des années. Elles deviennent inflammatoires, épaissies et encombrées par du mucus. Cela gêne le passage de l’air.
Ensuite, certains patients développent un emphysème. Dans ce cas, les alvéoles pulmonaires sont abîmées. Les échanges gazeux deviennent moins efficaces.
Résultat : le patient s’essouffle plus vite. Il récupère moins bien après l’effort. Lors d’une infection ou d’une fatigue importante, il peut décompenser.
Causes et facteurs de risque
Le principal facteur de risque est le tabagisme. Il reste la cause la plus connue de BPCO. Cependant, il ne faut pas oublier les autres facteurs.
Les expositions professionnelles jouent aussi un rôle. Les poussières, fumées, gaz chimiques ou vapeurs irritantes peuvent favoriser la maladie. La pollution extérieure et intérieure peut aussi aggraver l’état respiratoire.
La HAS rappelle qu’il faut penser à la BPCO devant une personne de plus de 40 ans qui présente un tabagisme associé à des symptômes respiratoires. Elle précise aussi que la spirométrie est nécessaire pour confirmer le diagnostic.
Les principaux facteurs de risque sont :
- tabagisme actif ou ancien ;
- tabagisme passif ;
- pollution atmosphérique ;
- exposition professionnelle ;
- infections respiratoires répétées ;
- antécédents familiaux ou déficit rare en alpha-1 antitrypsine.
Signes cliniques à connaître
La BPCO évolue souvent lentement. Au début, le patient minimise ses symptômes. Il pense parfois que sa toux est “normale” parce qu’il fume.
Pourtant, trois signes doivent attirer l’attention :
- La toux chronique
Elle est souvent matinale. Elle peut durer plusieurs mois. - Les expectorations
Le patient crache régulièrement. Les crachats peuvent devenir plus abondants lors d’une infection. - La dyspnée d’effort
C’est souvent le signe le plus handicapant. Le patient s’essouffle en montant les escaliers, puis pour des efforts simples.
Avec le temps, la dyspnée peut apparaître au repos. À ce stade, la qualité de vie est fortement touchée.
Classification GOLD : ce qu’il faut retenir
La classification GOLD aide à évaluer la sévérité de la BPCO. Elle repose notamment sur la spirométrie, les symptômes et le risque d’exacerbations.
Le VEMS, ou volume expiratoire maximal par seconde, mesure la quantité d’air expirée en une seconde. Plus il est bas, plus l’obstruction est importante.
Le rapport GOLD 2026 reste une référence internationale pour la prévention, le diagnostic et la prise en charge de la BPCO. Il insiste sur une approche globale, adaptée aux symptômes, aux exacerbations et aux risques du patient.
Pour l’infirmier, l’objectif n’est pas de poser seul le diagnostic. En revanche, il doit comprendre la gravité, repérer l’aggravation et transmettre les bonnes informations.
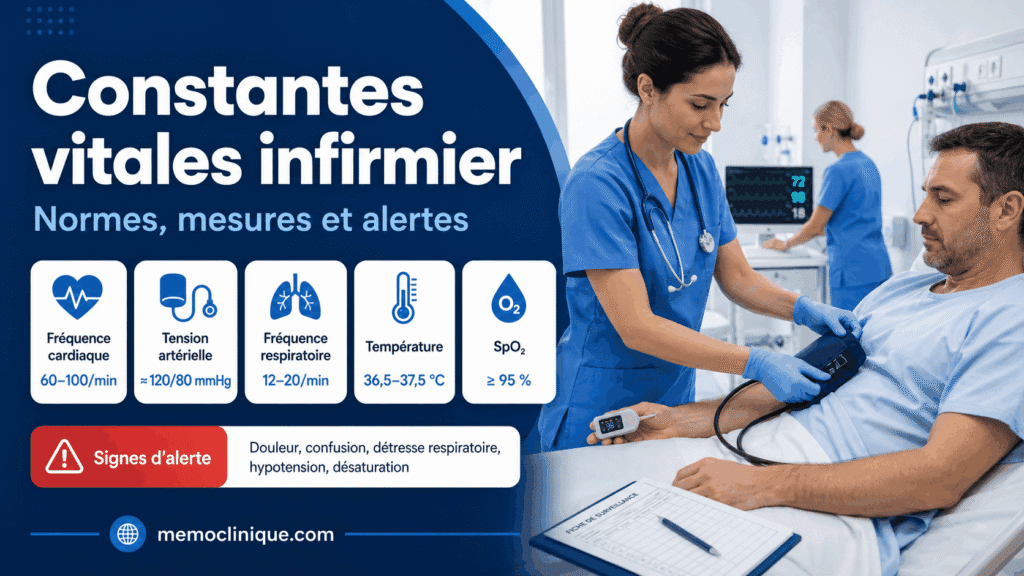
Surveillance infirmière BPCO : les points clés
La surveillance infirmière BPCO est centrale. Elle permet de repérer rapidement une aggravation. Elle aide aussi à prévenir les complications.
Lors de chaque prise en charge, l’IDE observe d’abord l’état général. Un patient BPCO peut paraître stable, puis se dégrader rapidement.
Les éléments à surveiller sont :
- fréquence respiratoire ;
- saturation en oxygène ;
- fréquence cardiaque ;
- tension artérielle ;
- température ;
- coloration de la peau ;
- niveau de conscience ;
- présence de sueurs ;
- capacité à parler ;
- intensité de la dyspnée ;
- aspect des expectorations.
Ensuite, il faut comparer avec l’état habituel du patient. Une SpO2 basse peut être chronique chez certains patients. Mais une baisse brutale reste toujours importante.
Reconnaître une exacerbation de BPCO
Une exacerbation correspond à une aggravation aiguë des symptômes respiratoires. Elle nécessite souvent une adaptation du traitement. Parfois, elle impose une hospitalisation.
Les signes fréquents sont :
- dyspnée plus intense ;
- toux aggravée ;
- expectorations plus abondantes ;
- crachats purulents ;
- fatigue inhabituelle ;
- fièvre possible ;
- baisse de la saturation ;
- anxiété ou agitation.
La HAS définit l’exacerbation comme une majoration aiguë des symptômes respiratoires durant plus de 48 heures ou nécessitant une modification thérapeutique. Une forme sévère avec insuffisance respiratoire aiguë est une urgence médicale.
Dans une fiche BPCO infirmier, cette partie est essentielle. L’infirmier est souvent le premier à observer l’aggravation.
Critères de gravité à ne pas manquer
Certains signes indiquent une situation grave. Ils doivent entraîner une alerte médicale rapide.
Les signes respiratoires inquiétants sont :
- fréquence respiratoire élevée ;
- tirage ;
- respiration abdominale paradoxale ;
- cyanose ;
- impossibilité de parler en phrases ;
- épuisement respiratoire ;
- silence auscultatoire.
Les signes neurologiques sont aussi importants. Une hypercapnie peut provoquer une somnolence, une confusion ou une agitation. Le flapping tremor peut aussi apparaître.
Enfin, les signes cardiovasculaires doivent être pris au sérieux :
- tachycardie ;
- troubles du rythme ;
- marbrures ;
- hypotension ;
- douleur thoracique ;
- malaise.
Face à ces signes, l’objectif est simple : sécuriser le patient, appliquer le protocole, alerter et transmettre clairement.
Gaz du sang et BPCO : comprendre sans paniquer
Les gaz du sang, ou GDS, permettent d’évaluer l’oxygénation, la ventilation et l’équilibre acido-basique. Ils sont très utiles dans la BPCO décompensée.
Les valeurs à connaître sont :
| Paramètre | Valeur habituelle |
|---|---|
| pH | 7,35 à 7,45 |
| PaCO2 | 35 à 45 mmHg |
| PaO2 | 80 à 100 mmHg |
| HCO3- | 22 à 26 mmol/L |
| SaO2 | selon contexte clinique |
Chez un patient BPCO, la PaCO2 peut être élevée. Cela signifie que le patient élimine mal le dioxyde de carbone.
Lors d’une décompensation, on peut retrouver une acidose respiratoire. Le pH baisse et la PaCO2 augmente. C’est une situation sérieuse.
L’infirmier ne se contente pas de lire les chiffres. Il les relie toujours à l’état clinique : conscience, dyspnée, fréquence respiratoire, SpO2 et fatigue.
Oxygénothérapie chez le patient BPCO
L’oxygène est un traitement essentiel. Mais chez le patient BPCO, il doit être administré avec prudence.
L’objectif n’est pas toujours d’obtenir une saturation à 98 %. Chez les patients à risque d’hypercapnie, la cible est souvent plus basse.
Dans l’exacerbation de BPCO, plusieurs recommandations retiennent une cible de saturation entre 88 % et 92 % chez les patients à risque de rétention de CO2. Le guide SPLF mentionne aussi une surveillance par SpO2 et gaz du sang.
C’est un point majeur pour toute prise en charge BPCO infirmier. Donner trop d’oxygène peut aggraver l’hypercapnie chez certains patients.
Pourquoi trop d’oxygène peut être dangereux ?
Chez certains patients BPCO, le corps s’est adapté à un taux élevé de CO2. Une oxygénothérapie excessive peut déséquilibrer cette adaptation.
Le risque est une aggravation de l’hypercapnie. Le patient peut devenir somnolent, confus ou moins réactif. Dans les cas graves, cela peut évoluer vers une détresse respiratoire.
Donc, l’infirmier doit respecter la prescription. Il doit aussi surveiller la réponse clinique et prévenir rapidement en cas d’aggravation.
À retenir :
- ne pas augmenter l’oxygène sans cadre ;
- viser la cible prescrite ;
- surveiller la conscience ;
- contrôler la fréquence respiratoire ;
- transmettre toute modification clinique.
Dispositifs d’oxygénothérapie
Le choix du dispositif dépend de la prescription, du débit nécessaire et de l’état du patient.
Les principaux dispositifs sont :
- lunettes à oxygène ;
- masque simple ;
- masque à haute concentration ;
- masque Venturi ;
- ventilation non invasive selon indication médicale.
Le masque Venturi est souvent utile chez le patient BPCO. Il permet de délivrer une FiO2 plus précise. C’est important quand il faut contrôler l’apport en oxygène.
L’infirmier vérifie aussi l’installation. Le matériel doit être adapté, propre et bien positionné. La peau doit être surveillée, surtout au niveau des oreilles et du nez.
Traitements inhalés : rôle infirmier
Les traitements inhalés sont très fréquents dans la BPCO. Mais ils sont parfois mal utilisés.
L’infirmier joue donc un rôle clé. Il vérifie la technique, corrige les erreurs et réexplique calmement.
Les traitements peuvent inclure :
- bronchodilatateurs de courte durée d’action ;
- bronchodilatateurs de longue durée d’action ;
- anticholinergiques ;
- corticoïdes inhalés dans certaines situations ;
- associations de plusieurs molécules.
La HAS rappelle que la prise en charge repose notamment sur le sevrage tabagique, l’activité physique, les vaccinations et les bronchodilatateurs. Elle insiste aussi sur l’explication du maniement du dispositif d’inhalation.
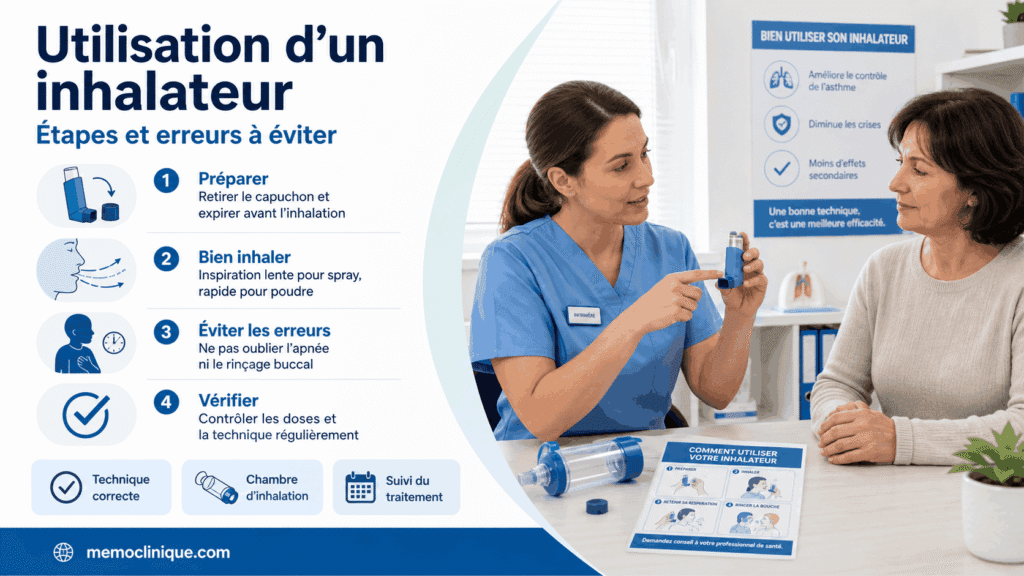
Bien utiliser un inhalateur
Une mauvaise technique réduit l’efficacité du traitement. C’est très fréquent, surtout chez les personnes âgées.
L’infirmier doit observer le patient en situation réelle. Il ne suffit pas de demander : “Vous savez l’utiliser ?”
Voici les points à vérifier :
- Le patient expire avant l’inhalation.
- Il place correctement l’embout.
- Il inspire au bon moment.
- Il bloque sa respiration quelques secondes.
- Il respecte le nombre de doses.
- Il rince sa bouche après corticoïdes inhalés.
Si le patient manque de coordination, une chambre d’inhalation peut aider. Elle rend l’utilisation plus simple.
Surveillance des effets secondaires
Les traitements inhalés sont utiles, mais ils peuvent provoquer des effets secondaires.
Avec les bronchodilatateurs, il faut surveiller :
- tremblements ;
- palpitations ;
- tachycardie ;
- nervosité ;
- céphalées.
Avec les corticoïdes inhalés, il faut penser au risque de candidose buccale. Le rinçage de bouche après la prise limite ce risque.
Enfin, l’infirmier doit vérifier l’observance. Beaucoup de patients arrêtent leur traitement quand ils se sentent mieux. Pourtant, la BPCO reste chronique.
Éducation thérapeutique du patient BPCO
L’éducation thérapeutique est une partie majeure de la prise en charge. Elle aide le patient à mieux vivre avec sa maladie.
L’objectif n’est pas de donner un long cours. Il faut expliquer simplement, répéter et adapter au niveau du patient.
Les messages essentiels sont :
- comprendre la maladie ;
- reconnaître les signes d’alerte ;
- prendre correctement les traitements ;
- éviter les facteurs déclenchants ;
- maintenir une activité physique adaptée ;
- consulter rapidement en cas d’aggravation.
L’IDE doit aussi impliquer l’entourage si possible. Un proche bien informé peut aider à repérer une dégradation.
Sevrage tabagique : un pilier
Le sevrage tabagique reste l’un des leviers les plus importants. Il permet de ralentir l’évolution de la maladie.
Cependant, dire “il faut arrêter” ne suffit pas. Le patient a souvent besoin d’un accompagnement concret.
L’infirmier peut :
- évaluer la motivation ;
- encourager sans culpabiliser ;
- orienter vers un médecin ou tabacologue ;
- rappeler les substituts disponibles ;
- valoriser chaque progrès.
L’OMS rappelle que le tabagisme représente une cause majeure de BPCO, notamment dans les pays à revenu élevé. L’arrêt du tabac réduit aussi le risque d’autres maladies associées.
Activité physique et réhabilitation respiratoire
Beaucoup de patients BPCO réduisent leurs efforts par peur de s’essouffler. Pourtant, l’inactivité aggrave souvent la dyspnée.
La réhabilitation respiratoire aide à casser ce cercle. Elle associe exercice, éducation, accompagnement et conseils.
La HAS recommande de proposer la réadaptation respiratoire aux patients dyspnéiques. Elle précise qu’un stage débute souvent par au moins 12 séances, généralement sur 6 à 12 semaines.
L’infirmier peut encourager des objectifs simples :
- marcher quelques minutes par jour ;
- fractionner les efforts ;
- éviter les efforts juste après les repas ;
- utiliser la respiration à lèvres pincées ;
- respecter les limites du patient.
Vaccination et prévention
Les infections respiratoires peuvent déclencher une exacerbation. La prévention est donc essentielle.
Chez les patients BPCO, la vaccination doit être vérifiée régulièrement. Elle fait partie du suivi global.
Selon les recommandations françaises, la prise en charge inclut notamment la vaccination contre la grippe et le pneumocoque. La HAS cite la vaccination comme un point important du parcours de soins BPCO.
L’IDE peut vérifier :
- vaccin grippe ;
- vaccin pneumocoque ;
- vaccination COVID-19 selon recommandations ;
- rappel coqueluche selon contexte ;
- autres vaccins selon âge et terrain.
Il faut aussi rappeler les gestes simples : lavage des mains, aération, éviter les contacts infectieux et consulter tôt.
Suivi à domicile et rôle de l’IDEL
À domicile, l’IDEL a une place très importante. Il observe le patient dans son environnement réel.
Il peut repérer des problèmes invisibles à l’hôpital : mauvaise utilisation des inhalateurs, logement mal aéré, isolement, fatigue, mauvaise observance ou difficulté financière.
La surveillance à domicile porte sur :
- dyspnée ;
- SpO2 selon prescription ;
- fréquence respiratoire ;
- état général ;
- poids si nécessaire ;
- traitements ;
- oxygénothérapie ;
- état cutané ;
- autonomie ;
- anxiété ;
- signes d’infection.
L’IDEL transmet ensuite les informations au médecin, au pneumologue ou à l’équipe de coordination.
PRADO BPCO : retour à domicile sécurisé
Le PRADO BPCO est un programme de retour à domicile après hospitalisation pour exacerbation. Il vise à mieux organiser le suivi après la sortie.
L’Assurance Maladie précise que le Prado BPCO existe depuis 2015 pour accompagner le retour et le maintien à domicile des patients hospitalisés pour exacerbation de BPCO. Il a été construit avec des sociétés savantes et selon le parcours de soins HAS.
Le rôle de l’infirmier est pratique :
- surveiller l’état clinique ;
- vérifier les traitements ;
- contrôler l’observance ;
- repérer les signes d’alerte ;
- participer à l’éducation ;
- coordonner avec les autres professionnels.
Pour approfondir la surveillance clinique, vous pouvez aussi lire notre guide : constantes vitales infirmier : méthode simple.
Transmissions infirmières : quoi noter ?
Une bonne transmission évite les pertes d’information. Elle doit être claire, courte et utile.
Dans une situation BPCO, il faut noter :
- état respiratoire ;
- fréquence respiratoire ;
- SpO2 et débit d’oxygène ;
- signes de lutte ;
- toux et expectorations ;
- température ;
- état neurologique ;
- traitement administré ;
- réponse au traitement ;
- appel médical si réalisé.
Exemple de transmission :
Patient BPCO connu. Dyspnée augmentée depuis ce matin. FR 28/min, SpO2 89 % sous O2 1 L/min selon prescription. Expectorations plus abondantes, jaunâtres. Patient anxieux mais conscient. Médecin prévenu à 10h20. Surveillance rapprochée maintenue.
Cette transmission est utile, car elle donne les faits importants.
Erreurs fréquentes à éviter
Dans la prise en charge BPCO, certaines erreurs reviennent souvent.
La première est de banaliser l’essoufflement. Chez un patient BPCO, une dyspnée inhabituelle peut annoncer une exacerbation.
La deuxième est de viser une saturation trop haute sans tenir compte de la prescription. Chez certains patients, cela peut aggraver l’hypercapnie.
La troisième est d’oublier la technique d’inhalation. Un traitement bien prescrit mais mal pris devient peu efficace.
Enfin, il ne faut pas négliger l’éducation. Un patient qui comprend sa maladie consulte plus tôt et gère mieux ses traitements.
Mini fiche mémo BPCO infirmier
Voici une version courte à retenir.
BPCO = maladie chronique obstructive des bronches.
Signes principaux :
- toux chronique ;
- expectorations ;
- dyspnée ;
- fatigue ;
- exacerbations.
Surveillance IDE :
- FR ;
- SpO2 ;
- conscience ;
- tirage ;
- cyanose ;
- température ;
- expectorations ;
- efficacité des traitements.
Urgence si :
- dyspnée intense ;
- cyanose ;
- confusion ;
- somnolence ;
- SpO2 très basse ;
- épuisement ;
- respiration paradoxale.
Oxygène :
- respecter la prescription ;
- cible souvent 88-92 % si risque d’hypercapnie ;
- surveiller les gaz du sang selon prescription ;
- alerter si aggravation.
FAQ : fiche BPCO infirmier
Quelle est la différence entre asthme et BPCO ?
L’asthme évolue souvent par crises avec obstruction variable. La BPCO provoque une obstruction chronique, progressive et non totalement réversible.
Cependant, certains patients peuvent avoir des caractéristiques mixtes. Le diagnostic repose sur l’évaluation médicale et les explorations fonctionnelles respiratoires.
Pourquoi la saturation cible est parfois entre 88 % et 92 % ?
Chez certains patients BPCO, une saturation trop élevée peut favoriser l’hypercapnie. C’est pourquoi la cible prescrite est parfois de 88 à 92 %.
L’infirmier doit donc suivre la prescription et surveiller l’état clinique.
Quels sont les signes d’hypercapnie ?
Les signes possibles sont la somnolence, la confusion, les céphalées, l’agitation, les tremblements et parfois le flapping tremor.
Ces signes doivent être transmis rapidement, surtout s’ils apparaissent sous oxygène.
Quel est le rôle infirmier dans la BPCO ?
L’infirmier surveille l’état respiratoire, administre les traitements prescrits, vérifie l’oxygénothérapie, éduque le patient et repère les signes d’exacerbation.
Il participe aussi à la coordination des soins, surtout à domicile.
Que faire si un patient BPCO s’aggrave ?
Il faut évaluer rapidement les constantes, observer les signes de détresse, respecter le protocole, installer le patient correctement et prévenir le médecin ou les urgences selon la situation.
Conclusion
La fiche BPCO infirmier est un outil indispensable pour sécuriser la prise en charge. Elle aide à repérer les signes d’aggravation, à surveiller l’oxygénothérapie et à accompagner le patient au quotidien.
L’infirmier a un rôle central. Il observe, agit, transmet et éduque. Dans une maladie chronique comme la BPCO, cette vigilance peut éviter une décompensation grave.
Pour continuer vos révisions, consultez aussi nos ressources sur la détresse respiratoire infirmier et la surveillance des gaz du sang.